Скачивала для себя, может кому и пригодится:
МЕДИЦИНА ДЛЯ ВОДИТЕЛЯ.ПЕРВАЯ МЕДИЦИНСКАЯ ПОМОЩЬ» Спойлер (нажмите, чтобы прочесть) «
Первая медицинская помощь представляет собой комплекс срочных мероприятий, проводимых при несчастных случаях и внезапных заболеваниях. Объем этих мероприятий определяется целью первой медицинской помощи, которая направлена на прекращение действия повреждающего фактора, на устранение явлений, угрожающих жизни, на предотвращение возможных осложнений, на облегчение страданий и на подготовку пострадавшего к транспортировке в лечебное учреждение. Эти задачи решаются простыми приемами, для выполнения которых не требуется больших специальных знаний и навыков.
При травме явления, угрожающие жизни, возникают или в момент ее нанесения (травмы, несовместимые с жизнью), или в первые часы после нее (кровотечение, шок и т. д.). В последнем случае явления, угрожающие жизни, обычно быстро нарастают, и промедление в оказании помощи может стоить пострадавшему жизни. Своевременно и правильно оказанная первая помощь в значительной степени влияет на сохранение трудоспособности, дальнейшее течение заболевания и его исход. Поэтому первая медицинская помощь должна оказываться немедленно и на месте происшествия.
Дорожно-транспортные происшествия происходят неожиданно и чаще всего в сложной дорожной обстановке, и первую медицинскую помощь нередко приходится оказывать в самых неподходящих условиях: на шумных улицах в центре города или на безлюдных дорогах вдали от населенных мест, в нестерпимый летний зной или в лютый зимний мороз, под проливным дождем или в темное время суток. В этих условиях при нервном напряжении, которое обычно бывает в таких случаях, чтобы быстро и правильно оказать помощь, необходимо соблюдать четкую последовательность действий.
Первую медицинскую помощь обязаны оказывать все медицинские работники. Она проводится в здравпунктах, фельдшерско-акушерских пунктах и любых лечебных учреждениях. Обучение оказанию первой помощи особенно важно для лиц, работающих в одиночку или отдельными группами: шахтеров в забое, лесорубов в лесу, водителей на трассе и т. п.
При дорожно-транспортных происшествиях первую медицинскую помощь чаще всего оказывают или близкие, получившие менее тяжелые травмы, или подоспевшие, которыми обычно оказываются водители проходящих мимо транспортных средств. Поэтому в плане общих мероприятий в борьбе за жизнь пострадавшего важное значение имеют вопросы первой медицинской помощи, которые входят в программу подготовки водителей в автошколах и на курсах ДОСААФ.
СНЯТИЕ ОДЕЖДЫ И ОБУВИ» Спойлер (нажмите, чтобы прочесть) «
Для осмотра травмы и определения ее характера обнажают поврежденную часть тела или снимают с пострадавшего одежду. Эта операция является исходным моментом оказания первой медицинской помощи и проводится там, где оказывается эта помощь: либо сразу же ни месте происшествия (после извлечения из машины) при кровотечениях и переломах, либо после доставки пострадавшего в более удобное место. Раздевание и одевание пострадавшего должны производиться осторожно, не вызывать излишнюю болезненность и опасность вторичных повреждений.
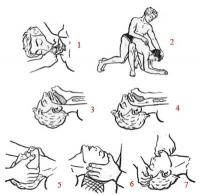
Снятие одежды при повреждении конечности заключается в поочередном снятии ее вначале со здоровой конечности и только потом с больной (рис. 3) Одевание в этом случае производится в обратном порядке. В случаях ранения груди и живота, а также повреждения позвоночника и костей таза одежду лучше распороть по швам. У пострадавших с термическими ожогами обнажают лишь пораженные участки;обугленные и прилипшие куски одежды осторожно обрезают ножницами возможно короче, но без повреждения кожи. Обувь во всех сколько-нибудь серьезных случаях разрезают.
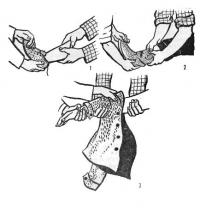
Рис. 3. Приемы снятия обуви и одежды
» Спойлер (нажмите, чтобы прочесть) «
Травма — анатомическое или физиологическое нарушение организма, вызванное воздействием внешнего фактора. В зависимости от него травмы подразделяются на механические, физические, химические, биологические и психические.
Механические травмы бывают открытыми (раны), которые происходят с нарушением кожных или слизистых покровов, и закрытые — без повреждения их. К закрытым повреждениям относятся ушибы, разрывы внутренних органов (селезенки, печени, почек, кишечника и т. д.) и повреждения скелета: переломы костей и вывихи. Физические повреждения возникают при воздействии высоких или низких температур (ожоги, тепловой удар, отморожения и др.), электрического тока (электротравма, поражение молнией) и лучевой энергии (солнечные ожоги, лучевая болезнь). Химические нарушения вызываются кислотами, щелочами и ОВ. Биологические травмы проявляются при действии бактериальных токсинов. Психические травмы представляют собой результат рефлекторного раздражения центральной нервной системы сильными или неожиданными раздражителями. Например, испуг.
В зависимости от точки приложения силы травмы подразделяются на прямые, при которых изменения появляются в месте приложения силы, и непрямые, если изменения наступают на другом участке тела, например: при ударе в левую височную область головной мозг может повредиться справа.
Травмы головы, грудной клетки и брюшной полости выделяются в отдельные разделы: эти части тела обладают анатомическими и физиологическими отличиями, и оказание первой медицинской помощи в каждом из этих случаев имеет свои особенности.
РАНЫ» Спойлер (нажмите, чтобы прочесть) «
Рана — открытое повреждение, при котором нарушается целостность кожи или слизистых, а иногда и глубже лежащих тканей. В зависимости от ранящего предмета раны подразделяются на резаные, колотые, рубленые, ушибленные, рваные и т. д. Раны с нарушением полости (грудной, брюшной, черепа или суставов) называются проникающими. Они могут быть с выпадением внутренних органов.
Резаные раны имеют ровные края, окружающие ткани не повреждаются. Они больше других зияют и кровоточат. Колотые раны опасны возможностью повреждения внутренних органов (сердца, крупных сосудов, органов брюшной полости и т. д.) с последующим сильным кровотечением и тяжелым осложнением инфекцией. Рубленые раны бывают различной глубины и характеризуются ушибом мягких тканей, а иногда размозжением их и повреждением костей. Ушибленным ранам свойственны неровные пропитанные кровью края, которые являются благоприятной средой для развития инфекции. При значительных размозжениях тканей раны называются размозженными. Рваные раны отличаются отслойкой лоскутов кожи, повреждением сосудов, сухожилий и - мышц.
Признаки. Жалобы на боль в момент ранения. Ее интенсивность зависит от степени чувствительной иннервации поврежденного органа, характера режущего предмета, скорости нанесения травмы и нервно-психического состояния организма. Повышенную чувствительность имеют кончики пальцев, зубы, язык, соски, кожа половых органов и области заднего прохода. Пониженная болевая чувствительность свойственна мозгу, мышцам, печени и т. д. При быстром ранении острым предметом боль выражена слабее.
При осмотре отмечается зияние раны — расхождение ее краев и кровотечение. Зияние раны обусловлено упругостью и сократительной способностью мягких тканей. Кровотечение зависит от характера поврежденного сосуда, уровня кровяного давления, локализации и глубины ранения и т. д. Раны с ушибленными и размятыми краями кровоточат меньше.
Первая помощь направлена на остановку кровотечения и защиту раны от вторичного заражения.
Кровотечение — выход крови из поврежденного сосуда. Оно, в зависимости от времени появления, подразделяется на первичное, происходящее сразу же после травмы, и вторичное, возникающее в процессе заживления. По месту истечения крови кровотечения называются внутренними, если кровь вытекает в полости, органы или ткани; наружными, если она выходит из организма через рану, и смешанными, которые бывают при открытых ранениях брюшной и грудной полостей. В зависимости от вида поврежденного сосуда различают артериальные, венозные и капиллярные кровотечения.
Артериальное кровотечение возникает при повреждении артерий. При нем кровь истекает пульсирующей струей алого цвета. Ранения крупных артерий (бедренной, плечевой) всегда опасны для жизни.
Венозное кровотечение образуется при ранении достаточно крупных вен и характеризуется медленной спокойной струей темно-вишневого цвета. При ранении шейных вен нередко засасывается воздух, который, вызывая закупорку сосудов, может стать причиной смерти.
Капиллярное кровотечение сопровождает; ранения мельчайших кровеносных сосудов. При нем кровь сочится на всей поврежденной поверхности. Кровотечение из капилляров и мелких сосудов останавливается самопроизвольно.
При кровотечении в результате потери крови может развиться острое малокровие, которое сопровождается жаждой, тошнотой, бледностью кожных покровов и слизистых, холодным потом, учащенным дыханием, частым и малым пульсом и падением кровяного давления. Тяжесть картины определяется количеством потерянной крови. У взрослого человека потеря четверти всей крови является опасной для жизни, а половины ее — абсолютно смертельной. Дети потерю крови переносят еще тяжелее. Вот почему остановка кровотечения и ликвидация его последствий является первейшей и основной задачей первой медицинской помощи при травмах.
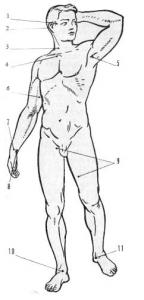
Рис. 4. Точки прижатия артерий:
1— височная; 2 — затылочная; 3 — правая общая сонная; 4 — подключичная; 5—подмышечная; 6 — плечевая; 7 — лучевая; в —локтевая; 9— бедренная; 10 — передняя большеберцовая; 11 — задняя большеберцовая
Методы временной остановки. Кровотечения останавливают временно на месте происшествия и окончательно в лечебном учреждении. Временная остановка кровотечения производится либо путем придания пораженному органу (конечности) приподнятого положения, либо прижатием сосудов — в ране с помощью давящей повязки или на протяжении сосуда путем сгибания конечности, пальцевого прижатия сосуда и наложения кровоостанавливающего жгута (рис. 5).
Давящей повязкой останавливаются небольшие кровотечения. При этом кожу вокруг раны смазывают настойкой йода, рану накрывают несколькими стерильными марлевыми салфетками, на них кладут толстый слой ваты и туго прибинтовывают.
Приподнятое положение целесообразно использовать после наложения давящей повязки. Оно эффективно при венозных кровотечениях на конечностях и достигается подкладыванием подушек.
Максимальное сгибание конечности применяется: в • локтевом суставе при ранении предплечья и кисти и в коленном суставе при кровотечении на голени и стопе. В случае высокого ранения бедренной артерии, если не удается наложить жгут, кровотечение можно остановить фиксацией бедра к животу при максимальном сгибании в коленном и тазобедренном суставах. Кровотечение из подключичной и из подмышечной артерии удается остановить максимальным заведением руки назад и прижатием ее к спине.
Пальцевое прижатие на протяжении сосуда применяют при сильном кровотечении, как кратковременную меру на период подготовки средств для временной остановки кровотечения другими способами. При артериальном кровотечении прижатие производится выше места ранения сосуда, а при венозном — ниже. Прижимать сосуд нужно несколькими пальцами, усилия определяются моментом прекращения кровотечения. Прижатие сосудов возможно в местах, где они расположены поверхностно и имеют подлежащую костную основу.
Наложение кровоостанавливающего жгута является самым надежным методом временной остановки сильного артериального кровотечения, которое не удается остановить другими методами.
Жгут накладывается только на конечности и только выше места кровотечения с учетом следующих положений.
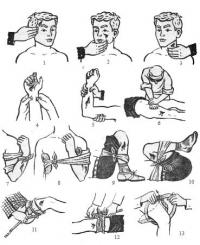
Рис. 5. Способы экстренной остановки сильных кровотечений:
1. 2 3, 4, 5, 6— пальцевое прижатие артерий к подлежащим костям- 7 я 9 10 - максимальное сгибание конечности;11, 12, 13- наложение кровоостанавливающего жгута и его импровизаций
Во избежание ущемления кожи, вызывающего сильную боль и даже омертвление, под жгут необходимо делать подкладку из полотенца, платка, нескольких слоев бинта и т. д. Для удобства пораженную конечность приподнимают и ее мягкие ткани сжимают двумя-тремя оборотами жгута, концы которого закрепляют с помощью крючка и цепочки, а при их отсутствии — завязывают узлом.
При правильно наложенном жгуте кровотечение из раны прекращается и пульс ниже жгута не прощупывается. Степень сжатия мягких тканей (усилия наложения жгута) нужно соизмерять с моментом прекращения кровотечения, так как слабо наложенный жгут усиливает кровотечение, а очень туго — повреждает нервы.
Жгут, пережимая сосуды, полностью прекращает приток крови к нижележащим отделам конечности, и их питание резко нарушается. Чтобы избежать омертвения тканей, жгут накладывается на срок не более двух часов. После этого срока, если больного не успели доставить в лечебное учреждение, жгут необходимо ослабить на несколько минут и затянуть снова. Расслабление жгута делают только после того, как произведено пальцевое прижатие магистрального сосуда.
В связи с большой важностью соблюдения сроков наложения жгута в сопроводительном документе (записке) указывается место и время (часы, минуты) его наложения. Считается более надежной такая запись на коже конечности выше наложенного жгута или на лбу больного. Также обязательна запись и в случае временного ослабления жгута.
Конечность с наложенным жгутом иммобилизуют и оставляют в приподнятом состоянии. В зимнее время ее нужно укутать, но не согревать. Пострадавший с наложенным жгутом подлежит немедленной эвакуации в больницу.
При отсутствии жгута накладывается закрутка, на которую распространяются те же положения.
При наложении жгута и его импровизации возможны следующие ошибки: наложение жгута без достаточных показаний или на обнаженную кожу, неправильный выбор места наложения жгута или степень его затягивания, отсутствие записки о времени его наложения или задержка с эвакуацией пострадавшего.
При носовых кровотечениях, возникающих вследствие разрыва сосудов в передней части носа в результате местной травмы или при повышенном кровяном давлении, больному придают сидячее положение, в нос вводят ватку и на 10—15 мин зажимают крылья носа ниже переносицы. Если эта процедура не достигает успеха, значит разорван более глубоко лежащий сосуд, и больного нужно показать врачу.
Раневая инфекция. В окружающей нас среде обитает разнообразный мир микроорганизмов, которые в большинстве состоят из одной клетки и имеют величину, измеряемую микронами. В природе они обеспечивают основные жизненные процессы: расщепляют сложные органические вещества, обогащают почву азотом и т. д. Отдельные микроорганизмы человек научился с пользой использовать для створаживания молока, для добычи спирта, ацетона и кислот (уксусной, лимонной, молочной и др.), для получения хлебного теста и кормовых белков и т. д. Однако некоторые микроорганизмы, обитающие во внешней среде и на теле человека, являются для него болезнетворными — способными наносить вред его здоровью. Эти микробы в обычных условиях не проявляют себя в силу выраженных защитных свойств кожных покровов и всего организма в целом. В случае ранения имеется не только повреждение кожных покровов, но и значительное ослабление защитных свойств травмированных тканей. Это делает рану широкими воротами для патогенных микробов. Через рану внедряется раневая инфекция, вызывающая нагноение, дифтерию раны, гангрену и др., а также возбудители инфекционного заболевания столбняка.
В рану инфекция попадает следующими путями: контактным— при соприкосновении с раной ранящего предмета, рук, нестерильного перевязочного материала и т. д.; капельным — с каплями слюны или слизи при разговоре, чихании или кашле; воздушным — из воздуха. Борьба с раневой инфекцией ведется методами асептики и антисептики.
Асептика — совокупность мероприятий, направленных на уничтожение микробов до их попадания в рану. Она требует стерилизации всего того, что соприкасается с раной, и защиты раны от повторного инфицирования. Перевязочный материал стерилизуется высокой температурой, и благодаря специальной упаковке эта стерильность сохраняется до момента его использования. А кожа вокруг раны и руки перевязывающего смазываются спиртом и йодом.
Антисептика — совокупность методов и способов, направленных на ослабление или полное уничтожение микробов, уже находящихся в ране. Она бывает: механической— удаление марлей свободно лежащих на поверхности раны отломков ранящего предмета, обрывков одежды, земли и т. д.; физической — затруднение проникновения микробов в глубь тканей при наложенной асептической гигроскопической ватно-марлевой повязке; химической — засыпка раневой поверхности порошком пенициллина или сульфаниламида, и биологической — при употреблении противостолбнячной сыворотки и т. д. В условиях дорожно-транспортного происшествия наибольшее значение имеет наложение стерильной гигроскопической ватно-марлевой повязки, которая затрудняет развитие микробов в ране и защищает ее от повторного загрязнения.
Повязки в медицинской практике используются различные: обыкновенные — защищающие от внешних воздействий; укрепляющие — удерживающие на ране перевязочный материал и лекарства; давящие — создающие давление на каком-то отдельном участке тела при остановке кровотечения, и иммобилизующие — обеспечивающие неподвижность поврежденной части тела.
Для наложения повязок при оказании первой помощи, для лечения ран и в ходе операции используются различные перевязочные материалы: марля, вата, косынки, индивидуальный перевязочный пакет и др. Марля используется для приготовления бинтов, салфеток, тампонов, шариков и т. д. Вата бывает белой гигроскопической, которая хорошо впитывает жидкость и используется для перевязок, и серой не гигроскопической — она жидкость не впитывает и используется для компрессов и подстилки при наложении шин. Медицинские косынки имеют треугольную форму и применяются в основном для наложения укрепляющих повязок. Индивидуальный перевязочный пакет представляет собой прорезиненную герметическую упаковку, в которой находятся следующие простерилизованные предметы: ампула с настойкой йода для смазывания кожи вокруг раны, английская булавка для закрепления конца бинта, и бинт с двумя ватно-марлевыми подушками, из которых первая неподвижно закреплена в начале бинта, а вторую можно передвигать вдоль него, что имеет большое значение при сквозных ранениях. Брать подушечки руками нужно с наружной стороны, которая прошита красной ниткой, а внутренней стороной подушечки накладываются на рану. Последнее время вошли в практику и оправдали себя эластичные трубчатые бинты, представляющие собой сетчатые трубки из эластичной ткани. Они выпускаются разных диаметров (от № 1 до № 7) и очень удобны для закрепления перевязочного материала на ране.
Правила наложения повязок. При ранении одну из задач первой медицинской помощи составляет защита раны от инфекции. Это достигается наложением повязки. Однако заживлению способствует только правильно наложенная повязка, и, наоборот, повязка, наложенная с нарушением основных положений, только загрязнит рану и значительно осложнит ее дальнейшее лечение. Основные требования к наложению повязок сводятся к следующему.
После остановки сильного кровотечения нужно приготовить все необходимое для перевязки. Если стерильного перевязочного материала недостаточно, его нужно одолжить у водителей проходящих машин. Рану на этот период лучше оставить открытой: вреда от этого будет меньше, чем от повязки из грязных платков, полотенец и тряпок. Когда все необходимое будет готово, с пострадавшего снимают одежду или разрезают ее.
Тщательно вымыв руки, обтирают кровь с кожи вокруг раны и края раны дважды смазывают настойкой йода или спиртом. Их можно заменить одеколоном, водкой, эфиром, бензином. Небольшие раны йодом смазываются полностью.
Отломки ранящего предмета, обрывки одежды и комочки земли, свободно лежащие на поверхности раны, можно попытаться снять марлей, а участки эти затем смазать йодом. Однако предметы, внедрившиеся в ткань, извлекать не следует, так как это может усилить или вызвать кровотечение.
При наложении повязки совершенно недопустимо касаться руками раны, использовать нестерильный перевязочный материал и промывать рану даже дезинфицирующим раствором.
В последнем случае не только заносится инфекция в рану, но значительно снижается сопротивляемость тканей, и без того уже ослабленных травмой.
Типовые бинтовые повязки. Для удобства бинтования и с целью правильного наложения повязки бинтующий обычно становится лицом к пострадавшему: ему нужно хорошо видеть рану и по возможности лицо больного. Бинтуемой части тела, особенно конечности, необходимо придать положение, в котором она будет потом находиться. На период бинтования конечность должна быть неподвижной, чтобы не мешать правильному наложению повязки, и приподнятой для уменьшения кровотечения. Повязку накладывают снизу вверх (в сторону сердца) обеими руками — левой удерживают ее и расправляют ходы бинта, а правой развертывают его головку, которая должна свободно катиться по бинтуемой части тела, не отходя от нее. Ходы бинта накладывают по отношению к бинтующему чаще слева направо. Каждый оборот бинта перекрывает предыдущий на 1/2—2/3 его ширины. Конечную часть бинта заправляют на здоровой стороне, чтобы узел не беспокоил больного. После наложения повязки проверяют вероятность ее сползания и степень закрытия раны. Необходимо спросить пострадавшего, как наложена повязка, и посмотреть, нет ли синюшности ниже повязки.
Для бинтования каждой части тела разработаны и проверены многолетней практикой типовые повязки, которые являются наиболее надежными и удобными. Во всех случаях бинтования за основу берутся эти типовые повязки, которые в каждом конкретном случае можно видоизменить по мере надобности. Зная типовые повязки, можно быстро и правильно наложить повязку на любую часть тела. Ниже приводятся типовые повязки (рис. 6).
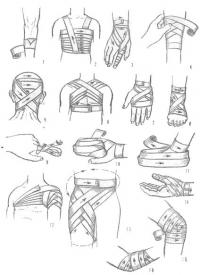
Рис.6 Повязки бинтовые. 1- круговая; 2,3 - спиральная; 4 - спиральная с перегибами; 5,6,7,8 - крестообразные (восьмиобразные); 9,10,11 - возвращающиеся; 12,13,14 - колосовидные; 15,16 - черепашьи.
Круговая или циркулярная повязка является наиболее простой. Обороты бинта ложатся один на другой, полностью прикрывая предыдущий. Накладывается на лучезапястный сустав, нижнюю треть голени, лоб, шею и живот.
Спиральная повязка начинается как круговая (первые 2—3 оборота), а затем туры кладутся спирально, прикрывая предыдущий на 2/3 его ширины. Повязка называется восходящей, если бинтование производится снизу вверх, и нисходящей — при бинтовании сверху вниз. Спиральная повязка накладывается на части тела, имеющие одинаковую толщину: плечо, пальцы кисти и стопы, нижняя часть груди и верхняя часть живота.
Спиральная повязка с перегибами накладывается на части тела, имеющие разную толщину: голень, предплечье. Начинается она как спиральная, но бинт ведется более косо. Прижимая нижний край бинта большим пальцем левой руки, перегибают бинт к себе так, что его верхний край становится нижним.
Крестообразная повязка удобна при бинтовании головы и шеи, а также кисти. При ее наложении бинт укрепляют на голове круговыми турами по часовой стрелке. Затем позади правого уха бинт косо спускается на шею и обходит ее слева направо. На задней стороне шеи бинт косо поднимается на голову над левым ухом. Обойдя голову спереди, бинт позади правого уха идет снова вниз на шею и т. д.
Разновидностью этой повязки является колосовидная повязка, которая бывает сходящейся и расходящейся. Первая накладывается на плечо, а вторая на верхнюю треть бедра и тазобедренный сустав.
Небинтовые повязки. Для бинтования областей человеческого тела, имеющих сложную конфигурацию, используются специальные повязки: пращевидные, косыночные, лейкопластырные и др.
Пращевидная повязка (рис. 7) представляет собой полоску материи или кусочек бинта, концы которых разрезаны вдоль. Она накладывается на нос, подбородок, верхнюю губу и голову.
Косыночная повязка (рис. 8) накладывается при оказании первой помощи с использованием косынки, имеющей треугольную форму, или платка, сложенного по диагонали. Ее можно накладывать на любую часть тела. Кроме того, косынка очень удобна для подвешивания травмированной руки.
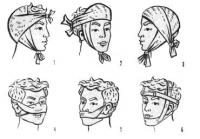
Рис. 7 Повязки пращевидные

Рис. 8. Повязки косыночные:
1— головы; 2 — надплечья (галстуком); 3 — надплечья (двумя косынками); 4 — груди; 5 — грудной железы; б — перевязь из косынки; 7 — локтевой области; 8 — кисти; 9 — ладони; 10 — ягодицы; 11 —голени; 12 — стопы
Лейкопластырная повязка (рис. 9) накладывается с помощью липкого пластыря. Она применяется для укрепления или удержания небольшой повязки на различных участках тела и при переломе ребер. Липкий пластырь используется также при наложении герметизирующей повязки при открытом пневмотораксе. К недостаткам этой повязки ОТНОСЯТСЯ! раздражения кожи под пластырем при его частой смене, невозможность ее наложения на волосистую часть тела и отставание пластыря при промокании повязки.
Для удержания небольших повязок концы полосок липкого пластыря, наложенных на перевязочный материал, прикрепляют к здоровой коже. При Переломе ребер полоска липкого пластыря шириной до 5 см накладывается на кожу с натяжением от углов ребер у позвоночника до средней линии живота. Выше и ниже ее можно положить еще несколько полосок. Сверху, чтобы края пластыря не сбивались, накладывают обычную бинтовую повязку.
Применяемость эластичных трубчатых бинтов в зависимости от размера показана на рис. 10.
Герметизирующая повязка применяется при открытом пневмотораксе. Она накладывается с помощью липкого пластыря или прорезиненной оболочки перевязочного пакета. При использовании липкого пластыря края раны нужно свести на выдохе и стянуть полоской липкого пластыря. В целях герметизации рана полностью закрывается липким пластырем. Прорезиненная оболочка накладывается непосредственно на рану стерильной стороной. Поверх липкого пластыря или прорезиненной ткани кладут толстый слой ваты и прибинтовывают на выдохе.
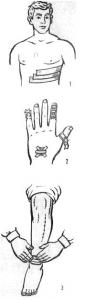
Рис. 9. Повязки лейкопластырные:
1 — при переломе ребер; 2 —. на пальцы; 3 — на голень

Рис. 10. Применяемость эластичных трубчатых бинтов
» Спойлер (нажмите, чтобы прочесть) «
Ушиб — закрытое повреждение мягких тканей и кровеносных сосудов с образованием кровоподтеков. Они возникают при ударе о твердый тупой предмет.Признаки. Боль, обычно небольшая, возникает в момент удара или вскоре после него, однако при ушибе живота и яичек она может быть выраженной вплоть до болевого шока. Функция нарушается незначительно в виде ограничения движений. Отек образуется вскоре после удара, он бывает ограниченным или разлитым, в зависимости от свойств ткани и степени ее повреждения. Кровоподтек (синяк) появляется через несколько часов при поверхностном ушибе или через 2—3 дня при травме глубоких тканей. Он имеет синий цвет, который в течение нескольких дней последовательно переходит в сине-багровый, зеленый и желтый. Общих явлений, как правило, не бывает, лишь при значительных повреждениях тканей отмечается небольшое повышение температуры.Первая помощь направлена на уменьшение кровоизлияния и снятие болей. Для остановки внутреннего кровотечения накладывают давящую повязку, придают возвышенное положение и охлаждают место ушиба. Для охлаждения используют пузырь со льдом, холодный компресс и другие доступные средства местного охлаждения (мокрая салфетка, холодный металлический предмет и т. д.); при большом подкожном кровоизлиянии продолжительность действия холода следует ограничить ввиду опасности омертвения кожи. Боли уменьшают приданием ушибленному органу покоя — руку подвешивают на косынку, сустав фиксируют повязкой или наложением шины. При тяжелых ушибах для предупреждения развития шока пострадавшему необходимо обеспечить общий покой и дать горячий чай или кофе. Ушибы головы, груди и живота могут сопровождаться скрытыми повреждениями, поэтому консультация врача обязательна.
СИНДРОМ СДАВЛЕНИЯ» Спойлер (нажмите, чтобы прочесть) «
Синдром сдавления (травматический токсикоз) — это своеобразный комплекс расстройств, возникающий в результате длительного, в течение 4—8 ч и более, сдавления (закрытого раздавливания) мягких тканей конечностей. Развитие страдания обусловлено длительным болевым раздражением, всасыванием в организм ядовитых продуктов из раздавленных тканей и потерей значительного количества плазмы крови в результате массивного отека поврежденной конечности.Эти травмы возникают при дорожно-транспортных происшествиях в малолюдных местах, при работе под машиной без надлежащей страховки и т. д.Признаки. Жалобы на боли в поврежденной конечности и общую слабость. Общее состояние пострадавшего относительно удовлетворительное, движения пораженной конечности резко ограничены или отсутствуют. Начальные признаки синдрома проявляются через несколько часов. Общее состояние резко ухудшается, развивается шокоподобная картина с повышенной температурой; на пораженной конечности появляется отек, который быстро прогрессирует, и конечность становится плотной и напряженной. Кожа на ней вначале бледная приобретает багрово-синюшную окраску; появляются мелкие кровоизлияния и пузыри, наполненные прозрачной или кровянистой жидкостью. В последующем состояние больного определяется степенью поражения почек ядовитыми продуктами распада, а местно — количеством и величиной отмерших участков кожи и мышц. Первая помощь направлена на задержку развития отека и предотвращения шока. Освободив конечность, ее тут же всю туго забинтовывают повязкой восходящего типа (снизу вверх) и иммобилизуют шиной. Внутрь дают питьевую соду — 2,0 г и обильное питье. Эвакуация в больницу срочная и обязательно в лежачем положении.
ВЫВИХИ» Спойлер (нажмите, чтобы прочесть) «
Вывихи — стойкое ненормальное смещение концов костей, входящих в состав любого сустава, происходящее при разрыве суставной сумки (рис. 11). Вывихи происходят при падении, ударе, а иногда и при неловком движении в суставе.
Признаки. Жалобы на резкую боль в момент травмы и интенсивную в первые часы после нее. Функция конечности нарушена; обычные движения в суставе невозможны. Отмечается вынужденное типичное положение конечности: вывихнутая в плече рука согнута в локте и слегка отведена от туловища, нога при вывихе в тазобедренном суставе согнута в колене и повернута носком внутрь (редко наружу). Имеется пружинящая фиксация конечности: при попытке вывести конечность из ненормального положения, она вновь занимает его. Сустав деформирован, его очертания в сравнении со здоровым изменены. Конечность укорочена или удлинена.

Рис. 11. Положение костей при вывихах:1 — задний вывих предплечья; 2 — передний вывих плеча
Первая помощь направлена на уменьшение болей и на задержку развития отека. Для этого на поврежденный сустав кладут холод и фиксируют конечность — руку подвешивают на косынку или прибинтовывают к груди, а ногу обкладывают мягкими предметами в том положении,, в котором она оказалась. В случае открытого вывиха на рану накладывается стерильная повязка. Эвакуация в больницу срочная, с вывихом руки можно в сидячем положении, а при вывихе ноги только лежа на хорошей мягкой подстилке с обложенной ногой.
Нельзя пытаться вправлять вывихи самостоятельно!
» Спойлер (нажмите, чтобы прочесть) «
Перелом кости—насильственное нарушение ее целостности. Переломы бывают закрытыми — без нарушения кожных покровов и открытыми — с их разрывом (рис. 12).
Переломы костей конечностей в дорожно-транспортных происшествиях встречаются довольно часто. При переломах происходят значительные изменения и в самой поврежденной кости, и в мягких тканях, окружающих перелом.
Признаки. Жалобы на боли в поврежденной конечности, усиливающиеся при попытке к движению, и на нарушение функции. Внешне отмечается неестественная форма конечности — припухлость в месте перелома, изменение оси конечности и ее укорочение (обычно) в результате сокращения мышц. Ощупыванием определяется подвижность костных отломков в месте перелома и характерное ощущение крепитации при их движении (специально этого не делать, чтобы не ранить сосуды и нервы). При открытых переломах всегда имеется рана, в которой иногда виден конец отломка кости. В сомнительных случаях рассматриваемую травму нужно считать переломом.
Первая помощь при закрытых переломах направлена на прекращение дальнейшего смещения отломков, на уменьшение травмирования мягких тканей их концами и на ослабление болевых ощущений. Решаются эти задачи наложением неподвижной шинной повязки. При переломах бедра и плеча фиксируется три сустава, а во всех остальных случаях — два.
Первая помощь при открытых переломах имеет также цель защиты раны от вторичного заражения. В этих случаях кожа вокруг раны обрабатывается настойкой йода и накладывается стерильная повязка. Затем производится фиксация конечности шиной. Во избежание заноса инфекции в глубь тканей нельзя вправлять торчащие костные отломки и делать установку конечности. Она фиксируется к шине в том положении, в котором находится. Пострадавший с открытым переломом подлежит немедленной эвакуации в лечебное учреждение. Для облегчения страданий поврежденная рука в шине укладывается на грудь и прибинтовывается или под нее подкладывается подушка. Телу придается наклон в здоровую сторону, поврежденную конечность следует поддерживать. Ногу в шине кладут на подушку, сложенное одеяло и т. п. Больной лежит или на спине, или на больной стороне. Необходимо следить, чтобы он не съезжал к ножному концу носилок, что ведет к увеличению тяжести (давления) на больную ногу и может повредить ткани.

Рис.12. Переломы костей голени:
1— открытый; 2 — закрытый

Рис. 13. Шины и их импровизации:
1 — шины фабричного изготовления: лестничная (а), фанерная (б), сетчатая (в), надувная (г); 2 — самодельные: из пучков соломы (д), мягкий ватно-марлевый круг (е); 3 —подручные предметы для импровизации шин
Иммобилизация поврежденной конечности производится стандартными шинами и их импровизациями из подручных средств. Стандартные транспортные шины бывают металлические (шина Крамера и сетчатые шины) и деревянные (шина Дитерихса и фанерные шины).
Для импровизации шины можно использовать любые подручные материалы: и твердую полоску картона или жести, которую можно прибинтовать, и линейку, и рейки, и связанные между собой в виде пластинок пучки прутьев, камыша, соломы или лучины (рис. 13). В крайнем случае, чтобы доставить до больницы пострадавшего с переломом плеча, руку можно прибинтовывать к туловищу. В случае перелома бедра, если нет иммобилизационных средств, больную ногу прибинтовывают к здоровой.
Техника наложения предусматривает общие мероприятия, которые относятся ко всем шинным повязкам. Она включает защиту костных выступов конечности, ее надежную фиксацию к шине и, конечно, меры осторожности при наложении последней. Для заполнения неровностей конечности применяется серая вата, а также пакля, мох, куски одежды и любая другая материя. Фиксируется конечность к шине марлевыми бинтами, косынками, платками, ремнями, бечевкой, полосками материи и т. д. Меры осторожности заключаются в придании конечности положения физиологического покоя, в оставлении концов пальцев свободными для контроля и в бережном отношении к конечности в процессе наложения повязки. Во избежание движения концов отломков в момент поднятия конечности ее нужно придерживать выше и ниже перелома, при этом, чтобы не увеличивалось смещение отломков, поддерживание должно сопровождаться легким осторожным вытягиванием.
Особенности наложения шинных повязок имеются для всех областей тела, они обусловлены анатомическим строением и физиологическими особенностями травмированного органа (рис. 14).
Во всех случаях переломов костей верхней конечности ей придается щадящее положение физиологического покоя: рука, незначительно отведенная в плечевом суставе, сгибается в локтевом под прямым или острым углом. Ладонь должна быть обращена к животу, кисть несколько отведена к тылу, а полусогнутые пальцы охватывают мяч или ватно-марлевый шарик.
Важное предупреждение: фиксировать пальцы в выпрямленном состоянии недопустимо!
После наложения шинной повязки руку подвешивают на косынку или перевязь. Кроме того, необходимо учитывать следующие положения. При переломе плеча в подмышечную область подкладывается ватный валик, который укрепляется бинтом через надплечье здоровой руки, а на заднюю часть шеи под шину кладется ватная подушка. Шина должна начинаться от плечевого сустава здоровой руки, лежать в надлопаточной области и спускаться на поврежденную руку по задненаружной поверхности плеча и предплечья. Заканчивается она у основания пальцев. Угол сгибания в локтевом суставе руки с переломом предплечья зависит от места перелома. Он делается острым, если перелом в нижней трети, или тупым(110—120°), если перелом у локтевого сустава. Шину накладывают по разгибательной поверхности от верхней трети плеча до конца пальцев. При переломе кисти и пальцев шина накладывается с ладонной поверхности от локтевого сгиба до кончиков пальцев.
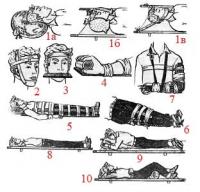
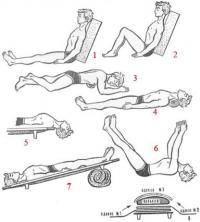
Рис. 14. Способы иммобилизации:
1 — головы: с помощью слабо надутого резинового круга (а), двух мешочков с песком (б), плащевидной повязки (в); 2 — нижней челюсти с помощью плащевидной повязки; 3 — верхней челюсти шиной из дощечки; 4 — лучезапястного сустава, кисти и пальцев; 5 — бедра с помощью подручных средств; 6 — прибинтовывание поврежденной ноги к здоровой; 7 — костей предплечья шиной из хвороста; 8 — грудного отдела позвоночника; 9 — поясничного отдела позвоночника; 10 — костей таза
Во всех случаях наложения шинной повязки на нижнюю конечность стопу нужно обязательно бинтовать под углом 90° к голени. Необходимо также иметь в виду следующее. Ногу с переломом бедра фиксируют шиной из трех частей: длинной, которая накладывается снаружи от подмышечной впадины до подошвы стопы, внутренней, идущей от паха до подошвы, и тыльной — от подошвы до ягодицы. Бинтуются они к туловищу и к ноге. Шина для костей голени состоит из двух частей, они накладываются с наружной и внутренней стороны. Для этого удобно использовать две шины Крамера, которые изгибаются по контурам ноги, нижний край внутренней шины зигибается на подошву. Переломы костей стопы фиксируются проволочной шиной, которая накладывается с задней и подошвенной сторон. Металлическую шину можно заменить двумя фанерными или картонными; они накладываются по наружной и внутренней поверхности стопы и голени.
Переломы челюстей. Сломанную нижнюю челюсть фиксируют пращевидной повязкой, наложенной на подбородок. Множественные переломы могут вызвать затруднение дыхания вследствие западения языка в глубь рта. В этом случае пострадавший укладывается лицом вниз и в таком виде доставляется в больницу. При переломах верхней челюсти фиксация производится с помощью дощечки.
Переломы ключицы отмечаются при падении на руку или на плечо.
Признаки. Внешне отмечается опущение плеча и изменение конфигурации ключицы. Ощупыванием можно обнаружить выпирающий (обычно внутренний) ее отломок.
Первая помощь направлена на фиксацию конечности. Чтобы доставить пострадавшего в больницу, достаточно подвесить руку на косынку (перевязь) или прибинтовать ее к туловищу.
Перелом ребер бывает от резкого удара или сдавления. Чаще отмечается перелом V—VIII ребра.
Признаки. Жалобы на боль во время дыхания и надавливания в месте перелома, на резкие и мучительные приступы кашля. Внешне отмечается вынужденное положение пострадавшего, поверхностное дыхание и напряжение мышц грудной клетки. Повреждения пристеночной плевры, межреберных сосудов и нервов делают картину страдания более сложной. В случаях ранения легкого отломками ребер возможны подкожная эмфизема и кровь в мокроте. Открытые переломы ребер могут сопровождаться пневмотораксом.
Первая помощь направлена на уменьшение движений грудной клетки. Это достигается путем тугого бинтования с помощью липкопластырной ленты, бинта или полотенца и приданием пострадавшему сидячего или полусидячего положения, если у него нет других повреждений. Внутрь дают болеутоляющие — анальгин, амидопирин и противокашлевые средства. При явлениях пневмоторакса проводят соответствующие мероприятия.
Переломы позвоночника вызывают сдавление спинного мозга в результате смещения костных отломков в просвет спинного канала или смещения тел позвонков. Симптомы развиваются сразу при сдавлении костного мозга отломками или по мере нарастания гематомы.
Признаки. Жалобы на резкие боли в области травмы, усиливающиеся при движении. Внешне обычно отмечается выпячивание остистого отростка поврежденного позвонка. Ниже перелома развиваются паралич конечностей и потеря чувствительности, а также нарушаются функции тазовых органов — появляется задержка мочи и кала; переломы в спинном отделе сопровождаются обездвиживанием ног, а в шейном отделе — и рук. Переломы позвоночника часто сопровождаются шоком.
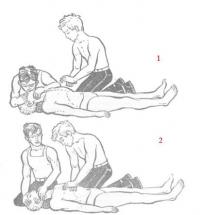
Первая помощь направлена на бережный вынос пострадавшего и его щадящую эвакуацию в больницу. Больной должен находиться только в лежачем положении, его нельзя поворачивать и нельзя разрешать ему садиться. При переломе в грудном отделе позвоночника пострадавшего кладут на спину лицом вверх, подложив под матрац твердую плоскую основу (доску). При переломах в поясничном отделе позвоночника пострадавшего кладут на живот, подложив под голову и грудь добавочную подстилку (одежду). Для перекладывания лучше использовать сильных людей, которые могут осторожно и дружно (по команде) поднять его. Внутрь дают болеутоляющие средства — анальгин, амидопирин. При болях в шейном отделе голову и шею фиксируют обкладыванием мягкими предметами. Пострадавшего нужно хорошо укутать.
Транспортировку пострадавшего с переломом позвоночника или с подозрением на его перелом должны проводить медицинские работники.
Исход лечения таких больных зависит от степени повреждения спинного мозга, который травмируется и после травмы,— при оказании первой помощи, переноске и транспортировке.
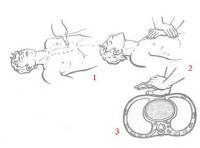
Переломы костей таза возникают в результате при-давливания или резкого падения. Они относятся к тяжелым повреждениям и часто сопровождаются шоком.
Признаки. Типичной картины перелома костей таза нет. Жалобы на боли при надавливании на кости таза сверху или с боков. Деформация костей не определяется ввиду глубокого их расположения. Имеется симптом «прилипшей пятки» — пострадавший в лежачем положении не может поднять вытянутую ногу. Иногда отмечается нарушение функций тазовых органов — затрудненное мочеиспускание и кровь в моче.
Первая помощь направлена на бережный вынос пострадавшего, на предупреждение развития шоковых явлений и на щадящую эвакуацию в лечебное учреждение. Больного укладывают на плоскую, покрытую матрацем, основу (доску) на спину, а под согнутые и разведенные ноги кладут валик — это расслабляет мышцы таза, уменьшает боли и препятствует дальнейшему смещению отломков. В таком положении осуществляется и транспортировка в лечебное учреждение. Пострадавшего необходимо хорошо укутать, при этом во избежание болезненных движений и случайного падения его прибинтовывают к доске. Внутрь дают болеутоляющие средства.
» Спойлер (нажмите, чтобы прочесть) «
К черепно-мозговым травмам относятся сотрясение головного мозга и переломы костей свода или основания черепа.
Сотрясение головного мозга — серьезное повреждение. Возникает при закрытых травмах черепа тупыми предметами и часто сочетается с ушибом головного мозга.
Признаки. Жалобы на головную боль, шум в ушах, головокружение и тошноту. Внешне отмечается бледность кожных покровов, вялость и сонливость. О наличии сотрясения мозга свидетельствует один из следующих признаков: потеря сознания в момент травмы даже на несколько секунд, рвота одно- или многократная, потеря памяти о событиях, предшествующих травме.
Первая помощь направлена на предупреждение попадания рвотных масс в дыхательные пути при рвоте. Пострадавшему обязательно придается лежачее положение и кладется холод на голову. Пострадавшего с затемненным сознанием, чтобы избежать возможного попадания рвотных масс в дыхательные пути, укладывают на бок, а при наличии переломов позвоночника или костей таза поворачивают набок его голову. Транспортировка в больницу в сопровождении медицинского работника.
Переломы костей черепа по месту травмы подразделяются на переломы костей свода черепа и переломы костей основания черепа, а в зависимости от нарушения кожных покровов — на закрытые и открытые. Открытые переломы костей черепа, в зависимости от повреждения твердой мозговой оболочки, подразделяются на непроникающие и проникающие. Последние опасны возможностью инфицирования мозговой ткани с последующими осложнениями менингитом, энцефалитом, абсцессом головного мозга и т. д.
Переломы свода черепа. Они бывают в виде вдавлений трещин и их сочетаний с одновременным нарушением одной или нескольких костей. Целостность наружной пластинки костей не исключает переломов внутренней, а трещина наружной пластинки часто сопровождается обширными оскольчатыми переломами внутренней. Ее осколки сдавливают головной мозг, нарушают его целостность и повреждают мозговые кровеносные сосуды, а возникающее внутреннее кровотечение вызывает сдавление головного мозга.
Признаки. Жалобы, обычные для перелома, на боль в момент травмы и на болезненность места удара. Внешне отмечается незначительная отечность или рана, а при прощупывании иногда обнаруживается вдавливание. Повреждению мозга, его оболочек и кровеносных сосудов присущи признаки, связанные с сотрясением, ударом и сдавлением головного мозга. В этих случаях больной жалуется на нарастающую головную боль и на потерю сознания в момент травмы. Отмечается замедление пульса, а иногда — потеря речи, нарушение дыхания и паралич конечностей.
Перелом основания черепа. Это проникающее ранение черепа относится к весьма тяжелым и опасным повреждениям головного мозга, мозговых оболочек и черепно-мозговых нервов. Эти травмы делают мозговую полость открытой для инфекции через ушную, носовую или ротовую полость.
Признаки. После травмы из ушей или носа выделяется кровь и светлая мозговая жидкость, а также появляется расстройство слуха и перекос лица в одну сторону. Через сутки вокруг глаз появляются кровоподтеки в виде очков.
Первая помощь при всех переломах черепа направлена на защиту от инфекции и на предупреждение возможной закупорки дыхательных путей кровью или рвотными массами. Больному придается обязательное лежачее положение. Если он в бессознательном состоянии, то его укладывают на бок во избежание попадания крови и рвотных масс в дыхательные пути, а при наличии переломов позвоночника или костей таза голову его поворачивают набок. На рану накладывается асептическая сухая повязка и производится иммобилизация головы. При выделении крови и мозговой жидкости тампонаду и промывания делать нельзя. Транспортировка должна быть крайне бережной, в лежачем положении, с опущенным подголовником носилок и без подушки. Обязателен контроль за пульсом и дыханием. Голову фиксируют уложенным вокруг нее валиком из одеяла, одежды и т. п.
ТРАВМЫ ГРУДНОЙ КЛЕТКИ» Спойлер (нажмите, чтобы прочесть) «
Травмы грудной клетки делятся на закрытые и открытые, с повреждением и без повреждения костей. К закрытым повреждениям относятся сотрясения, ушибы и сдавления грудной клетки, а также закрытые разрывы легких. Открытые ренения бывают непроникающими и проникающими.
Закрытые повреждения грудной клетки могут быть с повреждением внутренних органов или ребер. Они часто сопровождаются кровоизлиянием в легкие, которые бывают от точечных и поверхностных до обширных, захватывающих целую долю легкого. Возможны также разрывы легочной ткани с повреждением сосудов и бронхов.
Признаки. При незначительных травмах состояние больного бывает удовлетворительным. Он жалуется на боли в груди. Внешне отмечается беспокойство, учащение пульса и иногда кровохарканье. Более тяжелые травмы сопровождаются одышкой, цианозом, частым и слабым пульсом. Разрывы легкого сопровождаются кашлем с выделением пенистой крови.
Первая помощь направлена на создание покоя. Пострадавшему придают полусидячее положение и эвакуируют в больницу.
Проникающие ранения грудной клетки. Тяжесть страдания в значительной степени связана с наличием переломов костей грудной клетки. При проникающих ранениях большую опасность составляют возможные ранения сердца, легкого и крупных кровеносных сосудов, поступление воздуха в плевральную полость (пневмоторакс) и возможность значительных кровоизлияний в нее (гемоторакс).
Признаки. Наличие раны грудной клетки, синюшный оттенок слизистых, частый и слабый пульс, поверхностное и учащенное дыхание, а при ранении легкого и кровохарканье. Пневмоторакс сопровождается «дыханием раны» — шумом входящего и выходящего воздуха. Возможна подкожная эмфизема — проникновение воздуха в подкожную клетчатку, создающая видимость отечности. Ее ощупывание вызывает хруст.
Первая помощь направлена на защиту раны от инфекции, ликвидацию развившегося пневмоторакса и предупреждение возможного шока. Пострадавшему придается полусидячее положение и накладывается асептическая повязка, а если имеется пневмоторакс — герметизирующая. Внутрь показан анальгин и при кровохарканье — средства от кашля. Развившийся шок требует срочных противошоковых мероприятий. Эвакуация в больницу срочная, лежа на раненом боку или в полусидячем положении на спине.
ТРАВМЫ ЖИВОТА» Спойлер (нажмите, чтобы прочесть) «
Травмы живота делятся на закрытые и открытые (ранения), последние могут быть проникающими в брюшную полость.
Закрытые травмы живота возникают при ушибах и сдавлениях и бывают или только ушибами, или вместе с этим еще имеются и повреждения внутренних органов.
Признаки. Ушибы брюшной стенки сопровождаются болезненностью, припухлостью, местным напряжением мышц и иногда кровоизлияниями. К симптомам поражения внутренних органов относятся: острая боль в животе, напряжение брюшных мышц, тошнота, рвота, задержка стула и признаки внутреннего кровоизлияния, характерного для разрыва печени и селезенки. Признаки поражения внутренних органов развиваются не сразу, поэтому каждую травму брюшной стенки нужно считать возможным нарушением внутренних органов.
Первая помощь направлена на обеспечение покоя и уменьшение возможного внутреннего кровотечения. Больному показано обязательное лежачее положение, холод на живот и срочная эвакуация в больницу.
Проникающие ранения живота характеризуются ранением пристеночной брюшины и могут сопровождаться повреждением органов брюшной полости.
Признаки. Наличие раны брюшной стенки и признаки повреждения органов брюшной полости: выпадение в рану сальника, вытекание желудочного содержимого, желчи или кала.
Первая помощь направлена на защиту раны от инфекции и на спасение выпавших органов. При отсутствии выпавших органов на рану накладывается асептическая повязка. Выпавшие органы накрываются несколькими слоями марли, пропитанной вазелином, маслом или раствором пенициллина, и осторожно прибинтовываются.
Выпавшие органы нельзя вправлять в брюшную полость! Пострадавшему нельзя давать пить и есть. Он подлежит срочной эвакуации в лежачем положении на спине с подложенными под колени и крестец мягкими предметами (подушка, одеяло, одежда и т. п.).
ИНОРОДНЫЕ ТЕЛА» Спойлер (нажмите, чтобы прочесть) «
В глаз, нос или ухо различные инородные тела попадают в самых разнообразных ситуациях и своевременное оказание помощи избавляет больного от страдания и улучшает исход. Глаз самая частая локализация инородных тел, которыми бывают: песчинка, мошка, отскочивший кусочек окалины или камня и т. д. Инородное тело может внедряться на внутреннюю поверхность век (конъюнктиву) и в роговую оболочку глазного яблока. Отмечается сомкнутость век, слезотечение, боль или неловкость при движении глазного яблока, боязнь открыть глаза. Первая помощь направлена на удаление инородного тела и на облегчение страдания. Поочередно осматривают конъюнктиву век, оттянув нижнее или вывернув верхнее. Инородное тело, обнаруженное на конъюнктиве, удаляют кончиком сложенной марли или чистого носового платка. В случаях, когда инородное тело удалить не удается или оно не обнаруживается, а больной продолжает жаловаться, то на глаз нужно положить влажную повязку и больного показать медицинскому работнику. Инородные тела, внедрившиеся в роговую оболочку глазного яблока, удаляются только медицинским работником. В носу у детей во время шалостей оказываются: семечки, бобы, косточки от ягод, бусы, пуговицы и т. п., у взрослых — обычно ватные тампоны. Больному рекомендуют высморкаться закупоренной ноздрею. Если это не помогает, его необходимо доставить в лечебное учреждение: инородные тела из носа извлекаются только инструментальным методом. В ушах у детей при шалостях могут оказаться те же предметы, что и в носу, а у взрослых — заложенные с лечебной целью вата, чеснок и т. п. Кроме того, при сне на природе в ухо могут попасть насекомые. При попадании семян гороха и фасоли закапывают половину чайной ложки теплого глицерина, чтобы уменьшить объем зерна. После закапывания глицерина больного на некоторое время укладывают на здоровое ухо, а затем на больное. Вместе с вытекающим глицерином может выйти и инородное тело. При попадании насекомого закапывают подогретое растительное масло, а при попадании песка — перекись водорода. Чтобы инородное тело не загнать в глубь слухового прохода и значительно не усугубить положение больного, нельзя пытаться удалять из уха инородное тело шпилькой, булавкой, иголкой и т. п. Если инородное тело не удалось вывести закапыванием указанных средств, больного следует доставить в лечебное учреждение.
ОЖОГИ» Спойлер (нажмите, чтобы прочесть) «
Ожоги в зависимости от поражающего фактора бывают: термические от действия пламени, тепловой радиации, раскаленных металлов, горячих жидкостей и газов; электрические при поражении электрическим током; химические от действия кислот и щелочей и лучевые под действием химически активных излучений.
Признаки. Тяжесть ожогов зависит от площади и глубины поражения. В зависимости от глубины поражения ожоги делятся на четыре степени.
При ожогах I степени воспалительный процесс пораженного участка ограничивается расширением кожных капилляров (покраснением кожи), умеренным отеком, чувством жара и сильной болезненностью. Через 2-5 дней все явления проходят, и процесс заканчивается слущиванием поверхностных слоев эпидермиса — верхнего слоя кожи. При обширных ожогах I степени бывает общая реакция организма в виде выраженной, но скоро проходящей лихорадки.
Ожоги II степени характеризуются более выраженными явлениями воспаления: резкой гиперимией, сильной болью и значительным отеком кожи, а также отслойкой наружных слоев эпидермиса с образованием пузырей, наполненных прозрачной или слегка желтоватой жидкостью. Пузыри бывают разных размеров, при этом одни из них образуются сразу же, а другие формируются в течение нескольких часов. Заживление длится 7- 14 дней. Восстановление эпителия идет из уцелевших слоев кожи, и, если не присоединяется вторичная инфекция, постоянных следов на месте ожога не остается. При нагноении (в случаях срыва пузырей) часть росткового слоя эпидермиса может погибнуть, и заживление затянется на 3-4 недели. В этом случае останутся тонкие поверхностные рубцы.
Изменения, наступающие в тканях при ожогах I и II степеней, представляют собой ответную реакцию организма на действие термического раздражителя и поэтому имеют обратимый характер, а ожоги III и IV степеней характеризуются омертвением, которое наступает в результате коагуляции (свертывания) белков клеток и тканей под действием высокой температуры.
При ожогах III А степени частично поражается ростковый слой эпидермиса. Струп в зависимости от поражающего фактора бывает тонкий и сухой белесовато-коричневого цвета. Болевая чувствительность на обожженном участке понижена или отсутствует ввиду поражения чувствительных нервных окончаний, расположенных в коже. Могут появиться толстостенные пузыри. При заживлении таких ожогов эпителизация начинается с краев пораженного участка и от сохранившихся островков росткового слоя эпидермиса. Процесс заживления длится 4-6 недель и нередко заканчивается грубыми рубцами.
При ожогах III Б степени кожа поражается на всю глубину, струп от воздействия пламенем образуется сухой и плотный темно-коричневого цвета, а при действии горячих жидкостей, пара, тепловой радиации — толстый серовато-мраморного цвета.
Ожоги IV степени сопровождаются поражением кожи и глубже лежащих тканей (мышц, костей, сухожилий и др.). Местные изменения при них такие же, как и при ожогах III Б степени, но струп бывает более толстый, иногда с признаками обугливания.
С клинической точки зрения все ожоги делятся на поверхностные (I, II, III А степеней) и глубокие (III Б, IV степеней). При поверхностных ожогах сохраняется полностью (I, II степени) или частично (III А степень) ростковый слой эпидермиса и остается возможность самостоятельного заживления с полным восстановлением эпителиального покрова. При глубоких ожогах отмечается гибель всех слоев кожи, они сопровождаются нагноением, отторжением и расплавлением некротических тканей. При их заживлении часто образуются грубые обезображивающие рубцы. Глубокие ожоги, поражающие более 1% поверхности тела самостоятельно, без пересадки кожи, не заживают.
Ожоги вызывают в организме ряд патологических изменений, обусловливающих комплекс общих расстройств — ожоговую болезнь, тяжесть которой определяется величиной и глубиной поражения. Начальным периодом ожоговой болезни является ожоговый шок, в его основе лежит перераздражение центральной нервной системы болевыми импульсами и тяжелое расстройство кровообращения в результате массивного теплового поражения тканей.
При ожогах I степени шок может наступить при поражении более 50% поверхности тела. При глубоких ожогах, охватывающих 10-20% кожных покровов, развивается легкая форма шока, при 20-40% -тяжелая, а более 40% — крайне тяжелый шок.
Изменения, возникающие при термических ожогах, типичны и для ожогов другого происхождения, поэтому проявления последних можно характеризовать путем сравнения с клиникой термических ожогов.
Первая помощь направлена на немедленное прекращение действия патогенного фактора, на защиту пораженной поверхности от инфекции и на борьбу с шоком или предупреждение его.
Во всех случаях ожогов нужно немедленно прекратить действие поражающего фактора на тело. При ожоге горячей жидкостью или химическими веществами необходимо снять одежду. При воспламенении одежды нельзя бегать, так как движение воздуха усиливает горение. Пламя с горящей одежды сбивается прекращением к ней доступа воздуха, это достигается укутыванием пострадавшего брезентом, одеялом или пальто. При этом голову пострадавшего укутывать нельзя. Хороший эффект достигается и катанием по земле. Тлеющую одежду обливают водой. Чтобы пострадавшего с обширными ожогами освободить от одежды, ее нужно разрезать, при этом участки одежды, прилипшие к ожогам, необходимо обрезать и оставить на месте. С обожженной поверхности нельзя убирать обуглившуюся одежду, обрывки (лоскуты) кожи и прокалывать пузыри. Однако смола и гудрон, прилипшие в области носа, рта и ушей, удаляются на месте. Пораженный участок с незначительным ожогом полезно держать 10-15 мин под струей холодной воды или опускать в воду. На ограниченные ожоги II-IV степеней накладывается сухая стерильная ватномарлевая повязка, а при обширных — больного укутывают в стерильную простыню. Чистые простыню, полотенце, наволочку и т. д. можно продезинфицировать, смочив их одеколоном. Это будет также дезинфицировать кожу и способствовать уменьшению болевых ощущений. В случаях обширных ожогов конечностей показана транспортная иммобилизация.
Участки с химическими ожогами обильно промываются водой. Затем щелочные ожоги обрабатываются 1- 2%-ным раствором кислоты (борной, лимонной или уксусной), а кислотные — мыльным раствором или 2%-ным раствором питьевой соды. После этого накладывается асептическая повязка.
Мероприятия общего характера заключаются в согревании пострадавшего и даче обильного питья. Значительно улучшает состояние употребление соляно-щелочного раствора (чайная ложка питьевой соды и половина чайной ложки столовой соли на 1 л воды).
На пораженные участки нельзя накладывать никакие мази, и их нельзя смазывать какими-либо растворами: это затрудняет диагностику и последующее лечение.
Перед транспортировкой в целях профилактики шока пострадавшему показаны обезболивающие средства-Пострадавший укладывается на неповрежденную сторону, его укутывают одеялом и дают обильное питье.
ОТМОРОЖЕНИЯ» Спойлер (нажмите, чтобы прочесть) «
Отморожение — повреждение, вызванное местным охлаждением тканей. Кроме холод
Эскизы прикрепленных изображений
» Спасибо сказали: «


 8.9.2008, 15:31
8.9.2008, 15:31


 105
105 
 8.9.2008, 17:47
8.9.2008, 17:47


 39
39 
 20.12.2008, 11:21
20.12.2008, 11:21


 25.12.2008, 16:50
25.12.2008, 16:50


 105
105 
 26.12.2008, 12:18
26.12.2008, 12:18

 8
8 
 31.5.2009, 16:00
31.5.2009, 16:00


 85
85 





 14.2.2012, 20:10
14.2.2012, 20:10


 5
5 
 18.2.2012, 9:22
18.2.2012, 9:22

 0
0 
 23.2.2012, 15:56
23.2.2012, 15:56


 -29
-29 
 23.10.2013, 16:56
23.10.2013, 16:56

 0
0 

 11.9.2014, 17:18
11.9.2014, 17:18


 -2
-2 




























